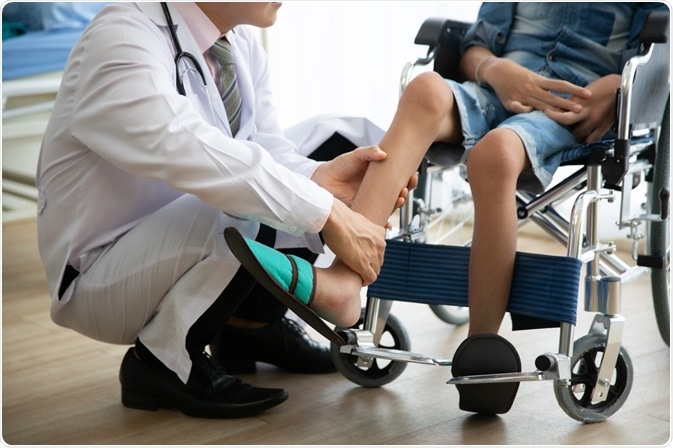
कोविड का समय है. इस वक़्त हम सब यही कोशिश करते हैं कि हमारे बड़े-बुज़ुर्गों को घर के बाहर नहीं जाना पड़े. दूध, ब्रेड, सब्ज़ी जो चाहिए उनके लिए हम लेकर आए. बाहर निकलकर उनको किसी तरह का रिस्क न हो. पर विभव की कहानी बहुत अलग है. काफ़ी दिल तोड़ने वाली. 18 साल के हैं. बड़ौदा के रहने वाले हैं. उन्हें 3 साल की उम्र से मस्कुलर डिस्ट्रोफी नाम की बीमारी है. इसमें इंसान की मांसपेशियां बहुत ज़्यादा कमज़ोर हो जाती हैं. इतनी कि उठना, बैठना मुश्किल होता है. चलना मुश्किल होता है. समय के साथ मांसपेशियां कमज़ोर होती जाती हैं और कुछ समय बाद इंसान व्हीलचेयर पर आ जाता है. विभव बचपन से अपने पापा पर निर्भर थे. लेकिन कोविड की वजह से उनका निधन हो गया. विभव को मलाल है कि उनकी वजह से उनके पिता को बाहर जाना पड़ता था. विभव चाहते हैं हम लोगों तक, सरकार तक मस्कुलर डिस्ट्रोफी के बारे में जानकारी पहुंचाएं. ताकि इससे जूझ रहे लोगों को मदद मिल सके. क्या और क्यों होती है मस्कुलर डिस्ट्रोफी? ये हमें बताया डॉक्टर गोविंद ने.

डॉक्टर गोविंद माधव न्यूरोलॉजिस्ट, AIIMS ऋषिकेश
मस्कुलर डिस्ट्रोफी एक जेनेटिक बीमारी है. इसमें DNA में म्यूटेशन हो जाता है. जेनेटिक कोड में ख़राबी आ जाती है. नतीजा? मांसपेशियों को बनाने वाले प्रोटीन में गड़बड़ी आ जाती है, मांसपेशियां धीरे-धीरे कमज़ोर होने लगती हैं. पलती होती जाती हैं. इसे मस्कुलर डिस्ट्रोफी कहा जाता है. डायग्नोसिस? न्यूरोलॉजिस्ट मरीज की एक विस्तृत हिस्ट्री लेते हैं. ये कैसे शुरू हुआ, कैसे-कैसे आगे बढ़ा, शरीर के किस-किस हिस्से में कमजोरी है , दिन रात में क्या कोई अंतर होता है. साथ में दर्द में क्या हालत है. सेंसेशन कम या बंद तो नहीं हुआ. रिफ्लेक्स कैसे हैं? इन सब बातों को जानने के बाद न्यूरोलॉजिस्ट इस नतीजे पर पहुंचते हैं कि जो कमजोरी आई है वो नसों कि वजह से है, बाकी चीजों की वजह से है या मांसपेशियों की वजह से हैं. अब अगर मांसपेशी की वजह से कमी आई है, कमजोरी आई है तो हम इसे मायोपैथी कहते हैं. मायोपैथी यानी मांसपेशियों की बीमारी. ये 2 कारणों से हो सकती है-
- या तो किसी जेनेटिक कारण से, क्रोमोसोम म्यूटेशन की वजह से
-या किसी एक्वायर्ड कारण से. कोई इंफेक्शन हो गया हो, कोई दवा का रिएक्शन हो
इन दोनो कारणों में अन्तर समझना इसलिए ज़रूरी है क्योंकि जेनेटिक कारणों से जो होता है वो लाइलाज होता है. एक्वायर्ड कारणों से आई दिक्कत का इलाज संभव है.
 अगर मांसपेशी की वजह से कमी आई है, कमजोरी आई है तो हम इसे मायोपैथी कहते हैं
अगर मांसपेशी की वजह से कमी आई है, कमजोरी आई है तो हम इसे मायोपैथी कहते हैंइन दो रूपों में फर्क करने के लिए क्लीनिकल हिस्ट्री एग्जामिनेशन के अलावा शरीर का इलेक्ट्रिक फ्लो देखा जाता है. एनसीएफ नर्व कंडक्शन स्टडी के द्वारा या मसल्स में ड्रिल डाल कर के वोल्टेज डिफरेंस या उनमें जो बदलाव हो रहे हैं, वो देखा जाता है. इसे इलेक्ट्रो मायोग्राफी कहा जाता है.
फिर मांस के एक टुकड़े को निकालकर जांच की जाती है, इसे मसल बॉयोप्सी कहते हैं या फिर जेनेटिक टेस्ट होता है. इन सब टेस्ट के बाद इस नतीजे पर पहुंचते हैं कि ये जेनेटिक मस्कुलर डिस्ट्रॉफी है या नहीं. कई बार जेनेटिक टेस्ट की जरूरत भी नहीं होती है. परिवार में अगर कोई ऐसा होता है जिसे मस्कुलर डिस्ट्रॉफी हो तो अंदाज़ा लगा लिया जाता है. लक्षण कई लोग बताते हैं कि बच्चे को पैदा होते समय कोई दिक्कत नहीं थी. चलना-फिरना भी सही समय पर शुरू कर दिया था, लेकिन फिर बच्चे को दौड़ने में या बैठकर उठने में परेशानी आने लगी. सहारा लेकर खड़े होने की ज़रूरत पड़ने लगी. हाथों में तकलीफ़. भारी सामान न उठा पाना. समय के साथ हाथों में इतनी कमज़ोरी कि हाथ को मुंह तक लेकर जाने में दिक्कत. चलना-फिरना मुश्किल हो जाता है. पीठ पीछे की तरफ़ लचकने लगती है. घुटने लचकने लग जाते हैं. करवट बदलने में तकलीफ़ होती है.आगे जाकर दिल और फेफड़ों की ताकत भी कम होने लगती है. सांस लेने में तकलीफ़. जान भी जाने का ख़तरा होता है.
 मस्कुलर डिस्ट्रोफी एक जेनेटिक बीमारी है
मस्कुलर डिस्ट्रोफी एक जेनेटिक बीमारी हैइलाज -अभी तक हम इसका जड़ से इलाज नहीं ढूंढ पाए हैं. ये बीमारी धीरे-धीरे आगे ही बढ़ेगी. धीरे-धीरे कमजोरी बढ़ेगी. किस गति से बढ़ेगी ये निर्भर करता है कि कौन सी मसल्स डिस्फॉर्म हैं. तो क्या ऐसे मरीजों को मरने के लिए छोड़ दिया जाए? नहीं, बिल्कुल नहीं. जितने उनके बचे हुए मसल्स रिजर्व होते हैं वो अच्छी फिजियोथेरेपी से, अच्छे न्यूरो रिहैबिलिटेशन सेंटर में, हेल्दी बने रह सकते हैं. ज़रूरत के हिसाब से उनकी ट्रेनिंग कराई जाती है ताकि जो बची हुई मांसपेशियां हैं उनमें ताकत बढ़ाई जा सके, उनको ट्रेन किया जा सके.
कुछ प्रोस्थेसिस, रोबोटिक्स या मकैनिकल डिवाइस देकर, वॉकिंग ऐड देकर रोजमर्रा की चीजों के लिए ज़िंदगी आसान बनाई जा सकती है.
 चिकित्सा विज्ञान ने कितनी भी प्रगति कर ली हो, लेकिन अभी तक हम इसका क्योर या जड़ से इलाज नहीं ढूंढ पाए हैं
चिकित्सा विज्ञान ने कितनी भी प्रगति कर ली हो, लेकिन अभी तक हम इसका क्योर या जड़ से इलाज नहीं ढूंढ पाए हैंमशीनों की मदद से उनको ऑक्यूपेशनल रिहैबिटेशन के द्वारा इंडिपेडेंट बनाए रखने की कोशिश की जाती है. ताकि रोजमर्रा की जिंदगी के लिए वो दूसरो पर निर्भर न रहें. ऐसे मरीजों को झूठी उम्मीद न दें, उन्हें बताएं कि ये बीमारी है और अब उन्हें ऐसे ही रहना है. ताकि वो आगे की जिंदगी के लिए आत्मविश्वास हासिल कर सकें. सबसे ज़रूरी चीज, क्योंकि ये जेनेटिक बीमारी है, अगर इससे ग्रसित इंसान बच्चे पैदा करें तो उनमें भी ये बीमारी हो सकती है, ऐसे में उन्हें जेनेटिक काउंसलिंग की जरूरत होती है. उन्हें सलाह दी जाती है कि वो बच्चे न पैदा करें बल्कि या तो गोद लें या IVF का सहारा लें. जेनेटिक काउंसलिंग की सलाह से ही बच्चे पैदा करें ताकि गर्भ में ही पता चल सके कि जो बच्चे पैदा होंगे उनमें ये बीमारी होगी या नहीं.
डॉक्टर साहब के मुताबिक, कई मस्कुलर डिस्ट्रोफी के लक्षण बचपन में दिखना शुरू हो जाते हैं. इसलिए ज़रूरी है कि पेरेंट्स इन लक्षणों पर नज़र रखें. लक्षण दिखने पर इलाज शुरू करें. साथ ही जो NGO, या गवर्नमेंट बॉडी हेल्थ से जुड़ी पॉलिसी पर काम करती हैं, वो मस्कुलर डिस्ट्रोफी से ग्रसित लोगों की मदद करें. ये बहुत ज़रूरी है.
वीडियो












.webp)
.webp)
.webp)
.webp)

.webp)

.webp)